- Причины болезней
- Симптомы: сходство и различия
- Чем же радикулит отличается от остеохондроза и в чем их сходство?
- Другие отличия остеохондроза от радикулита
- Способы лечения
Эти два заболевания часто путают. С обывательской точки зрения остеохондроз и радикулит практически ничем не отличаются. Более того: многие полагают, что это названия одной и той же болезни. В действительности, несмотря на определенное сходство симптоматики и причин возникновения, остеохондроз и радикулит имеют ряд принципиальных отличий.
Причины болезней
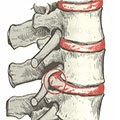
Остеохондроз является следствием дегенеративно-дистрофического поражения межпозвонковых дисков и тканей позвоночника, постепенно распространяющегося на прилежащие суставные поверхности и связочный аппарат. Среди причин развития заболевания часто называют:
- недостаток физической активности;
- наследственную предрасположенность;
- механические травмы;
- избыточный вес.
Однако перечисленные факторы скорее можно отнести к провоцирующим проявление симптоматики, в то время как основная причина заключается в нарушении обменных процессов в межпозвонковых дисках с дальнейшим изменением их характеристик и перерождением структуры. Как и все другие ткани, хрящевая и костная находятся в процессе постоянного изменения и самообновления. Регулярные физические нагрузки способствуют сохранению их упругости и прочности, а их отсутствие приводит к снижению прочностных характеристик и утрате амортизирующих качеств дисков. Это обусловлено спецификой кровоснабжения хрящевой ткани. Не имея собственной кровеносной системы, диски получают питательные вещества из окружающих тканей методом диффузии. Данный процесс возможен только при интенсивной мышечной работе. Плохое питание межпозвонковых дисков приводит к разрушению сложной структуры биополимерных соединений, составляющих студенистое ядро. В результате при перегрузках оно может разрушиться. Чтобы восстановить функциональность позвоночника и снизить оказываемое на диски давление, организм мобилизует свои возможности: стимулирует формирование костных разрастаний, увеличивающих площадь опорной поверхности тел позвонков.
Что касается радикулита, то в большинстве случаев он становится следствием остеохондроза. Первая и основная разница между двумя патологиями заключается в том, что радикулит является заболеванием периферической нервной системы, сопровождающимся поражением нервных корешков спинного мозга и их последующим воспалением. В результате этого процесса происходят нарушения вегетативного и моторного характера. Радикулит сам по себе не приводит к поражению хрящевой ткани межпозвонковых дисков, сокращению их высоты и образованию костных наростов, но нередко именно эти происходящие при остеохондрозе изменения провоцируют травмирование нервных окончаний с развитием в них воспалительного процесса.
Заболевания отличаются также тем, что при остеохондрозе имеют место функциональные блокады, а в случае радикулита межпозвоночные структуры не повреждаются. Часто можно услышать мнение, что причиной радикулита становятся механические травмы и изменения в межпозвонковых дисках. В действительности они приводят к развитию других заболеваний позвоночника – в частности, остеохондроза, на поздних стадиях которого происходит ущемление нервных корешков и последующее развитие радикулита.
Возникновение радикулита нередко связано с нейродистрофическими изменениями в связках, сухожилиях и мышцах, которые проявляются при наличии самых разных хронических заболеваний. Есть мнение, что радикулит чаще возникает у людей, занятых тяжелым физическим трудом. В действительности он в большей мере связан с малоподвижным образом жизни и возрастными изменениями в позвоночнике. Как и при остеохондрозе, большую роль играют травмы и лишний вес.
Симптомы: сходство и различия
Разница между остеохондрозом и радикулитом касается также клинической картины.

Оба заболевания могут иметь четыре основные локализации:
- шейную;
- грудную;
- поясничную;
- пояснично-крестцовую.
При остеохондрозе проявляется несколько основных групп симптомов, или синдромов:
- Статический синдром. Связан с изменением формы тел позвонков, приводящим к нарушению осанки: патологическая подвижность позвонков провоцирует формирование сколиоза, кифоза или лордоза. Часто ограничивается подвижность позвоночных суставов, что затрудняет выполнение обычных действий.
- Неврологический синдром обусловлен поражением нервной ткани. При этом проявляются боли разной интенсивности, происходит нарушение чувствительности на определенных участках тела, снижение интенсивности мышечных сокращений. На начальных стадиях заболевания неврологический синдром и связанная с ним боль могут не проявляться. Ощущение дискомфорта в основном носит локализованный характер (ограничивается областью поражения). Прогрессирование патологии приводит к распространению боли на иннервируемые сдавленным корешком отдаленные участки тела. Возможно чувство покалывания, «мурашек», онемения.
Остеохондроз позвоночника
Двигательные изменения (нарушения моторной функции) при остеохондрозе возникают чаще чувствительных. В зависимости от степени сдавления нервных окончаний возможны парезы (частичное ограничение произвольных движений) и параличи (их полная утрата).
- Сосудистый синдром развивается при сдавлении вен и артерий деформированными позвонками. Чаще всего наблюдается при шейной форме заболевания, поскольку здесь проходят крупные артерии, питающие головной мозг. Результатом становится нарушение мозгового кровообращения и развитие связанной с ним симптоматики: головокружений, нарушений зрения, слуха, координации движений, головных болей, повышенного давления и т.д.
Сосудистый синдром обусловлен также повышением тонуса симпатической нервной системы, возникающего вследствие раздражения расположенного в области позвоночного столба нервного сплетения. Результатом становится длительный спазм сосудов периферии и ишемия внутренних органов.
- Трофический синдром проявляется при длительном нарушении питания тканей и характеризуется развитием кожных дефектов (например, язв). Является следствием предыдущих двух синдромов.
Чем же радикулит отличается от остеохондроза и в чем их сходство?
Радикулит связан с симптоматикой, обусловленной сдавлением и воспалением спинномозговых корешков. Для него характерно проявление симптомов, аналогичных неврологическому синдрому при остеохондрозе. Однако, в отличие от остеохондроза, радикулит даже на ранних стадиях приводит к появлению болевых ощущений, нередко иррадиирующих по ходу иннервации корешка. При этом проявляются мышечная слабость, онемение, покалывание в конечностях.
При радикулитах разной локализации возникает общая симптоматика:
- спонтанное появление боли в области иннервации пораженных корешков, усиливающейся при натуживании, движении, чихании и кашле (характерно для поздних стадий остеохондроза);
- значительное ограничение подвижности позвоночника, вынужденное пребывание в определенной позе для предупреждения боли;
- усиление болезненности при надавливании на паравертебральные точки или остистые отростки;
- изменение чувствительности в зоне иннервации (повышение или понижение);
- двигательные нарушения, гипотрофия и слабость мышь в области корешковой иннервации.
Все перечисленные симптомы могут присутствовать только на поздних стадиях остеохондроза. Пожалуй, это основная разница между ним и радикулитом.
В своем течении заболевание проходит две стадии:
- Для первой (неврологической) стадии радикулита характерны: возникновение резкого болевого синдрома, повышение чувствительности, оживление сухожильных рефлексов, защитное напряжение мышц, болезненность в паравертебральных точках.
- При переходе во вторую (невротическую) стадию – так называемую стадию выпадения – боли смягчаются, в зоне воспаленного корешка происходит выпадение чувствительности, угасает периостальный рефлекс (т.е. при механическом раздражении мышцы не сокращаются). Возможны локальные атрофии (гипотрофии), в паравертебральных точках сохраняются мышечное напряжение и болезненность.
При шейном радикулите резкая боль в шее нередко отдает в пальцы. Ее возникновение может быть связано с поворотом или наклоном головы.
При грудной (достаточно редкой) форме заболевания появляется опоясывающая боль в грудной зоне или в области живота.
При поясничном и пояснично-крестцовом радикулите внезапно возникающие боли могут лишить возможности двигаться. Часто они отдают в ягодицы или нижние конечности.
Другие отличия остеохондроза от радикулита
В последние годы относительно употребления медицинских терминов «остеохондроз» и «радикулит» часто возникали дискуссии. Многие специалисты предлагали вообще употреблять термин «радикулопатии» или непременно указывать, носит ли радикулит дискогенный или вертеброгенный характер.

Сегодня некоторые авторы рассматривают радикулит исключительно в качестве клинического проявления остеохондроза. Сам остеохондроз часто считается не заболеванием, а естественным состоянием, обусловленным возрастными дегенеративными и дистрофическими изменениями хрящевой (соединительной) ткани.
Однако надо заметить, что частота и выраженность симптоматики остеохондроза и радикулита в разных возрастных группах не совпадают. Например, у пожилых людей остеохондроз встречается почти в 90% случаев, а радикулит – достаточно редко. В частности, он может быть следствием запущенной формы остеохондроза. Специалисты считают, что переход поздней стадии заболевания в радикулит во многом обусловлен следующими факторами:
- наследственностью;
- взаимовлиянием спинномозговых корешков и костно-хрящевых структур позвоночника;
- тяжелым физическим трудом;
- длительным негативным воздействием факторов окружающей среды;
- особенностями сопровождающих остеохондроз аутоиммунных нарушений.
Говоря о разнице между двумя патологиями, следует упомянуть сохранение симметричного вида тела пациента, но наличия атрофичности и спазма мышц при радикулите. Наклон головы приводит к возникновению сильной боли, напоминающей удар тока, чего не происходит при остеохондрозе.
Кроме того, в случае радикулита пальцевое нажатие на паравертебральные мышцы провоцирует возникновение болевых ощущений. При остеохондрозе боль возникает при надавливании на межкостистые точки.
Способы лечения
Лечение остеохондроза и радикулита проводится аналогичными методами, поскольку в обоих случаях цель в основном заключается в купировании боли, снятии воспаления и восстановлении поврежденных тканей.

Проводится комплексная терапия, основными частями которой являются:
- медикаментозное лечение;
- немедикаментозное лечение (физиотерапия, ЛФК и т.д.).
Из медикаментов используют:
- миорелаксанты;
- обезболивающие;
- нестероидные противовоспалительные средства;
- противоотечные медикаменты;
- наркотические анальгетики – их применение является оправданным только при значительной выраженности болевого синдрома и невозможности его купирования другими средствами;
- антидепрессанты, седативные препараты;
- витаминные комплексы и БАДы для нормализации обменных процессов в воспаленном нерве.
При выраженности болей возможно назначение эпидурального адгеолизиса, представляющего собой малоинвазивный способ лечения радикулита (реже – остеохондроза). Его суть состоит в введении в эпидуральное пространство позвоночника комплексного средства, содержащего кортикостероиды, препараты для местной анестезии, витамины группы В.
Наиболее часто используемыми при этих заболеваниях физиотерапевтическими процедурами являются:
- диадинамотерапия;
- амплипульстерапия;
- ультрафонофорез;
- электрофорез;
- лазеротерапия;
- магнитотерапия.
Показаны также ЛФК и массаж, однако они подбираются строго индивидуально, поскольку в некоторых случаях могут спровоцировать усиление компрессии нервных корешков и обострение воспалительного процесса.